การใช้งานบ่อยครั้งและไม่มีคำแนะนำของแพทย์เกี่ยวกับยาปฏิชีวนะสามารถกระตุ้นความต้านทานต่อแบคทีเรียซึ่งทำให้ยากต่อการรักษาและรักษาโรคที่ร้ายแรงเช่นวัณโรคซึ่งอาจเป็นอันตรายต่อชีวิตของผู้ป่วยเนื่องจากยาไม่สามารถขจัดแบคทีเรียได้ ในร่างกาย
เมื่อยาปฏิชีวนะมีประสิทธิภาพก็สามารถที่จะทำลายเชื้อแบคทีเรียที่ทำให้เกิดการติดเชื้อ แต่ในกรณีที่แบคทีเรียมีความทนทานจะแพร่กระจายและกลายเป็นที่แข็งแกร่งทำให้ยากที่จะรักษาและทำให้รุนแรงขึ้นโรค
ในกรณีส่วนใหญ่เชื้อจุลินทรีย์จะทนต่อยาต้านจุลชีพได้เนื่องจาก Enterococci มีฤทธิ์ต้าน Vancomycin อย่างไรก็ตามบางครั้งจุลินทรีย์ชนิดเดียวกันอาจทนต่อยาหลายชนิดซึ่งทำให้ยากต่อการรักษาโรค
ความต้านทานยาปฏิชีวนะเกิดขึ้นได้อย่างไร
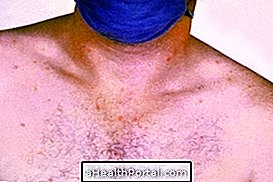
ถ้าแต่ละสัญญาเป็นแบคทีเรียที่ไม่ตอบสนองต่อยาปฏิชีวนะมันจะอยู่ได้นานขึ้นในร่างกายการป่วยเป็นเวลานาน ๆ เพิ่มโอกาสในการปนเปื้อนและปล่อยให้แบคทีเรียแพร่กระจาย นอกจากนี้จำเป็นต้องใช้ยาปฏิชีวนะใหม่เพื่อโจมตีแบคทีเรียเพิ่มโอกาสในการรักษาตัวในโรงพยาบาลเพื่อใช้ยาที่แข็งแกร่งขึ้นผ่านทางหลอดเลือดดำและหลีกเลี่ยงการติดเชื้อในร่างกายเช่นภาวะติดเชื้อ
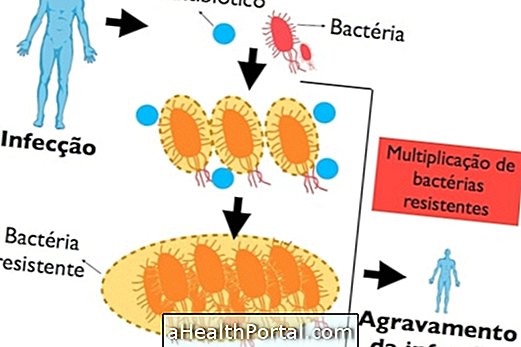
ดังนั้นความต้านทานของแบคทีเรียคือความสามารถที่แบคทีเรียมีในการสนับสนุนการกระทำของยาปฏิชีวนะซึ่งก่อนหน้านี้สามารถรักษาและรักษาโรคได้เนื่องจากแบคทีเรียได้รับการเปลี่ยนแปลงทางพันธุกรรมและมีศักยภาพมากขึ้น ดูเหตุผลที่การเสพยาอาจทำให้เกิด superbugs
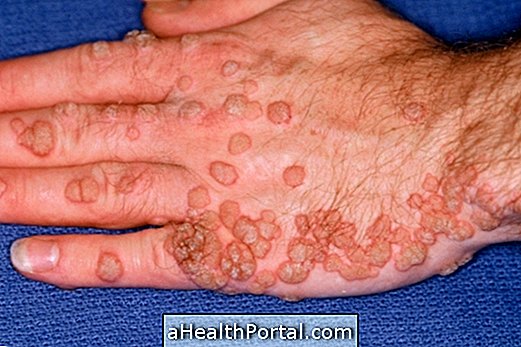
จุลินทรีย์หลักที่ทนต่อยาเสพติด
จุลินทรีย์หลักที่ทนได้ ได้แก่ :
- Pseudomonas aeruginosa - ทนต่อ carbapenems
- Acinetobacter baumannii - ทนต่อ carbapenems
- Enterococcus - ทนต่อ vancomycin
- Staphylococcus aureus - ทนต่อ oxacillin
นอกจากนี้จุลินทรีย์อื่น ๆ ยังสามารถทนต่อการใช้งานของพวกเขาได้อีกด้วย
วิธีการหลีกเลี่ยงความต้านทานต่อยาปฏิชีวนะ
การใช้ยาปฏิชีวนะควรทำตามคำแนะนำของแพทย์เวลาผิวและปริมาณที่ระบุโดยตัวเขาเนื่องจากมียาปฏิชีวนะหลายชนิดเช่น penicillin หรือ tetracycline ซึ่งควรเหมาะสมกับโรค
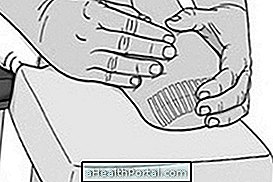
นอกจากนี้ควรมีการดูแลสุขอนามัยที่ดีด้วยการล้างมือบ่อย ๆ และการทำอาหารเช่นกัน
เรียนรู้ว่าเหตุใดจึงเป็นอันตรายต่อการใช้ยาโดยไม่ได้รับการแนะนำจากแพทย์